SELEKTIVNÍ DORZÁLNÍ RIZOTOMIE
Selektivní dorzální rizotomie v léčbě nejen spasticity u nemocných s DMO.
Selektivní
Dorzální Rizotomie (SDR), je způsob chirurgické (neurochirurgické) léčby, kterým lze u některých nemocných
s převážně spastickou nebo smíšenou formou Dětské Mozkové Obrny (DMO) - výrazně a trvale zmírnit
jejich spasticitu, případně i rigiditu, což následně umožní dosažení lepších výsledků
intenzivní a systematické rehabilitace (v našem případě dle originálního
konceptu Posturálně Motorického Programování (PMP).
Operace má zpravidla i jiné vedlejší, ale svým významem neméně užitečné, efekty, jako je zlepšení jemné motoriky rukou
(zejména jejich úchopové funkce), zlepšení
rozmělňování stravy v 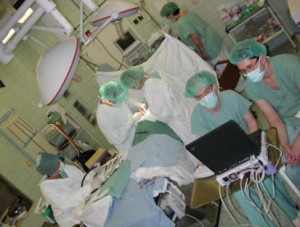 ústech a polykání, zlepšení řeči (zejména zlepšení
artikulace - výslovnosti), zmírnění
nadměrného slinění,
zlepšení vzpřímení trupu a
kontroly hlavy v sedu a stoji, redukce "úlekových" reakcí s dystonickými atakami, zlepšení vyměšování stolice
(vymizení zácpy) a zlepšení močení (větší porce moči, lepší kontrola odchodu
moči), ale
i zlepšení
schopnosti příjmu a zpracování informací, ..., u některých operovaných
dětí se zlepšují i některé jejich mentální výkony, děti se "cítí lépe ve svém
těle", bývají klidnější, spokojenější, ... Podle amerických zkušeností vedlo zavedení metody SDR
do léčby spastických dětí ke snížení množství indikací ortopedických intervencí
u těchto dětí až o 80%. Již na tomto místě je však třeba zdůraznit, že
operace není vhodná pro všechny nemocné s tímto onemocněním (DMO) a také
že není zcela bez rizika, byť komplikace po ní nevídáme. Její indikace vyžaduje velmi zodpovědné
zhodnocení stavu nemocného dítěte, jeho dosavadní léčby a také sociálního
zázemí dítěte a vyhlídek na kvalitní rehabilitační (fyzioterapeutickou) péči po operaci. S
těmito operacemi v tuzemských podmínkách má náš tým zkušenosti od poloviny roku
2003. Nemocné indikujeme na základě pečlivého a podrobného (někdy opakovaného) vyšetření v
ambulanci NeuroCentra Praha (obvykle na doporučení dětského neurologa se
zkušeností v diagnostice a konzervativní léčbě DMO a po zevrubném
kineziologickém rozboru stavu
dítěte zkušeným fyzioterapeutem) a operace u pečlivě vybraných nemocných potom provádíme v rámci
neurochirurgického operačního programu NeuroCentrum Group, do dubna 2005 na odděleni dětské chirurgie a traumatologie ve
Fakultní nemocnici Na Bulovce v Praze, nyní v
Česko-německé horské nemocnici
Krkonoše ve Vrchlabí (NeuroCentrum
Vrchlabí).
Naše operační technika byla inspirována
mým studijním pobytem (2002) na oddělení dětské neurochirurgie v
Institute of
Neurology & Neurosurgery, Beth Israel Medical Center, New York
City, NY,
USA (dr. Rick Abbott), a byla komplexně modifikována na základě našich
vlastních letitých operačních zkušeností.
Preferujeme minimálně invazívní (rozuměj maximálně šetrný, nejméně
zraňující) a velmi individualizovaný (každému nemocnému na míru
"ušitý")
rozsah operačního výkonu,
který však vyžaduje, aby operující neurochirurg byl velmi podrobně
seznámen se
stavem nemocného před operací, jakož i s jeho dosavadním léčením -
podrobný předoperační
neuropatofyziologický a kineziologický rozbor je pro správnou indikaci
a volbu typu a rozsahu operačního výkonu, a
tím i jeho úspěšnost, rozhodující. Samotná neurochirurgická operace
spočívá v částečném,
velmi uvážlivém přerušení části (30-50%) nervových vláken tzv. zadních
míšních
kořenů předem pečlivě vybraných segmentů míchy určených pro dolní část
trupu, zejména pro dolní končetiny a/nebo pro horní část trupu, zvláště
pro horní končetiny.
Nezbytnou součástí operace je vytvoření přístupu k odpovídající části
míchy (buď k jejímu dolnímu konci nebo k jejímu krčnímu či hrudnímu
úseku) a z ní odstupujícím nervovým kořenům operačním otevřením
páteřního kanálu vytětím malé části zpravidla jen jednoho obratlového
oblouku (nejčastěji Th12, tj. posledního hrudního, nebo L1, tj. prvního
bederního
obratle, u operací "dolního" typu a/nebo C5, C6 nebo C7, tj. dolních
krčních obratlů, při operacích "horního" typu). Na konci operace
vyjmutou část obratlového oblouku vracíme zpět na její původní
místo a originálním způsobem ji upevňujeme. Meziobratlové klouby
zůstávají zcela neporušené a interspinózní vaz, který jediný při
operaci přerušujeme, na konci operace vlastní technikou plasticky
rekonstruujeme. Stabilita takto operované páteře není nijak narušena,
což umožňuje velmi časnou plnou rehabilitaci operovaného dítěte.
Žádoucí
rozsah operačního výkonu na míšních kořenech lze dle potřeby upřesnit
(zpravidla však jen ověřit) ještě v průběhu samotné operace
elektromyografickým (EMG) vyšetřením spastických svalů po elektrické
stimulaci vybraných svazečků nervových vláken zadních míšních kořenů
přímo v operačním poli, avšak naše zkušenosti potvrzují, že pro
stanovení správného cíle a rozsahu SDR je mnohem lepším vodítkem
speciální předoperační reflexní vyšetření tzv. RMTM technikou (reflexní modulace svalového napětí),
vyvinutou u nás v NeuroCentru Praha.
Rána ve středu zad bývá dlouhá cca 3-5 cm. Celá operace trvá cca 1-2¼ hodiny
a je spojena se zpravidla 4-7-denním následným pobytem operovaného dítěte -
často spolu s dospělým doprovodem
(zpravidla s maminkou nebo tatínkem, případně s babičkou) ubytovaným přímo na
pokoji s nemocným dítětem - v
nemocnici na dětském chirurgicko-traumatologickém oddělení.
Z toho bezprostředně
po operaci je dítě cca 1 den na jednotce intenzívní péče (JIP) - i sem
mohou rodiče za dítětem libovolně docházet a pomáhat mu snášet útrapy
nemocničního pobytu. Během operace a bezprostředně po ní
má dítě do močového měchýře zavedenou močovou cévku, kterou záhy po
operaci odstraňujeme (cévka se dítěti zavádí bezbolestně na operačním sále až po uvedení
do narkózy bezprostředně před zahájením operace; její odstranění se
provádí sice při vědomí, ale nebolí). V prvních 24-48 hodinách tlumíme
případnou pooperační bolest analgetiky, v pozdější době již operovaní nemívají
větší bolesti, ale ještě několik dalších dnů mohou mít nezvyklé, více či méně
nepříjemné, pocity v dolních nebo horních končetinách (podle typu SDR), tzv. parestézie, které nejčastěji
popisují jako brnění nebo mravenčení. Malé děti bývají v prvních dnech po
operaci právě z tohoto důvodu někdy mrzuté a některé i špatně spí; větší děti a
dospívající se s parestéziemi vyrovnávají o poznání snáze. V případě potřeby je
možné parestézie, resp. nepříjemné prožitky s nimi spojené, tlumit dočasně
podávanými léky. Parestézie postupně vyhasínají a u všech operovaných mizí
nejpozději v 2. pooperačním týdnu. Dítěti po operaci nenasazujeme žádný korzet ani
nijak jinak neomezujeme jeho svobodu pohybu, spíše
naopak, snažíme se o jeho maximální možnou mobilizaci a event. i časnou
vertikalizaci (posazení či postavení), pokud je jí schopno. U operací v krční
úrovni nasazujeme nemocným jen měkký límec.V prvních dnech po operaci necháváme operovaného
v libovolné poloze vleže na lůžku, běžně již od 3.-4. pooperačního dne (někdy i dříve) je možné
dítě posadit, případně postavit, a začít s rehabilitací
v rozsahu minimálně stejném jako před operací. Z tohoto důvodu je vhodné
vzít s sebou do nemocnice pomůcky, které dítě běžně užívalo v předoperačním
období, jako je kočárek, invalidní vozík, chodítko, francouzské hole, ortézy
ústech a polykání, zlepšení řeči (zejména zlepšení
artikulace - výslovnosti), zmírnění
nadměrného slinění,
zlepšení vzpřímení trupu a
kontroly hlavy v sedu a stoji, redukce "úlekových" reakcí s dystonickými atakami, zlepšení vyměšování stolice
(vymizení zácpy) a zlepšení močení (větší porce moči, lepší kontrola odchodu
moči), ale
i zlepšení
schopnosti příjmu a zpracování informací, ..., u některých operovaných
dětí se zlepšují i některé jejich mentální výkony, děti se "cítí lépe ve svém
těle", bývají klidnější, spokojenější, ... Podle amerických zkušeností vedlo zavedení metody SDR
do léčby spastických dětí ke snížení množství indikací ortopedických intervencí
u těchto dětí až o 80%. Již na tomto místě je však třeba zdůraznit, že
operace není vhodná pro všechny nemocné s tímto onemocněním (DMO) a také
že není zcela bez rizika, byť komplikace po ní nevídáme. Její indikace vyžaduje velmi zodpovědné
zhodnocení stavu nemocného dítěte, jeho dosavadní léčby a také sociálního
zázemí dítěte a vyhlídek na kvalitní rehabilitační (fyzioterapeutickou) péči po operaci. S
těmito operacemi v tuzemských podmínkách má náš tým zkušenosti od poloviny roku
2003. Nemocné indikujeme na základě pečlivého a podrobného (někdy opakovaného) vyšetření v
ambulanci NeuroCentra Praha (obvykle na doporučení dětského neurologa se
zkušeností v diagnostice a konzervativní léčbě DMO a po zevrubném
kineziologickém rozboru stavu
dítěte zkušeným fyzioterapeutem) a operace u pečlivě vybraných nemocných potom provádíme v rámci
neurochirurgického operačního programu NeuroCentrum Group, do dubna 2005 na odděleni dětské chirurgie a traumatologie ve
Fakultní nemocnici Na Bulovce v Praze, nyní v
Česko-německé horské nemocnici
Krkonoše ve Vrchlabí (NeuroCentrum
Vrchlabí).
Naše operační technika byla inspirována
mým studijním pobytem (2002) na oddělení dětské neurochirurgie v
Institute of
Neurology & Neurosurgery, Beth Israel Medical Center, New York
City, NY,
USA (dr. Rick Abbott), a byla komplexně modifikována na základě našich
vlastních letitých operačních zkušeností.
Preferujeme minimálně invazívní (rozuměj maximálně šetrný, nejméně
zraňující) a velmi individualizovaný (každému nemocnému na míru
"ušitý")
rozsah operačního výkonu,
který však vyžaduje, aby operující neurochirurg byl velmi podrobně
seznámen se
stavem nemocného před operací, jakož i s jeho dosavadním léčením -
podrobný předoperační
neuropatofyziologický a kineziologický rozbor je pro správnou indikaci
a volbu typu a rozsahu operačního výkonu, a
tím i jeho úspěšnost, rozhodující. Samotná neurochirurgická operace
spočívá v částečném,
velmi uvážlivém přerušení části (30-50%) nervových vláken tzv. zadních
míšních
kořenů předem pečlivě vybraných segmentů míchy určených pro dolní část
trupu, zejména pro dolní končetiny a/nebo pro horní část trupu, zvláště
pro horní končetiny.
Nezbytnou součástí operace je vytvoření přístupu k odpovídající části
míchy (buď k jejímu dolnímu konci nebo k jejímu krčnímu či hrudnímu
úseku) a z ní odstupujícím nervovým kořenům operačním otevřením
páteřního kanálu vytětím malé části zpravidla jen jednoho obratlového
oblouku (nejčastěji Th12, tj. posledního hrudního, nebo L1, tj. prvního
bederního
obratle, u operací "dolního" typu a/nebo C5, C6 nebo C7, tj. dolních
krčních obratlů, při operacích "horního" typu). Na konci operace
vyjmutou část obratlového oblouku vracíme zpět na její původní
místo a originálním způsobem ji upevňujeme. Meziobratlové klouby
zůstávají zcela neporušené a interspinózní vaz, který jediný při
operaci přerušujeme, na konci operace vlastní technikou plasticky
rekonstruujeme. Stabilita takto operované páteře není nijak narušena,
což umožňuje velmi časnou plnou rehabilitaci operovaného dítěte.
Žádoucí
rozsah operačního výkonu na míšních kořenech lze dle potřeby upřesnit
(zpravidla však jen ověřit) ještě v průběhu samotné operace
elektromyografickým (EMG) vyšetřením spastických svalů po elektrické
stimulaci vybraných svazečků nervových vláken zadních míšních kořenů
přímo v operačním poli, avšak naše zkušenosti potvrzují, že pro
stanovení správného cíle a rozsahu SDR je mnohem lepším vodítkem
speciální předoperační reflexní vyšetření tzv. RMTM technikou (reflexní modulace svalového napětí),
vyvinutou u nás v NeuroCentru Praha.
Rána ve středu zad bývá dlouhá cca 3-5 cm. Celá operace trvá cca 1-2¼ hodiny
a je spojena se zpravidla 4-7-denním následným pobytem operovaného dítěte -
často spolu s dospělým doprovodem
(zpravidla s maminkou nebo tatínkem, případně s babičkou) ubytovaným přímo na
pokoji s nemocným dítětem - v
nemocnici na dětském chirurgicko-traumatologickém oddělení.
Z toho bezprostředně
po operaci je dítě cca 1 den na jednotce intenzívní péče (JIP) - i sem
mohou rodiče za dítětem libovolně docházet a pomáhat mu snášet útrapy
nemocničního pobytu. Během operace a bezprostředně po ní
má dítě do močového měchýře zavedenou močovou cévku, kterou záhy po
operaci odstraňujeme (cévka se dítěti zavádí bezbolestně na operačním sále až po uvedení
do narkózy bezprostředně před zahájením operace; její odstranění se
provádí sice při vědomí, ale nebolí). V prvních 24-48 hodinách tlumíme
případnou pooperační bolest analgetiky, v pozdější době již operovaní nemívají
větší bolesti, ale ještě několik dalších dnů mohou mít nezvyklé, více či méně
nepříjemné, pocity v dolních nebo horních končetinách (podle typu SDR), tzv. parestézie, které nejčastěji
popisují jako brnění nebo mravenčení. Malé děti bývají v prvních dnech po
operaci právě z tohoto důvodu někdy mrzuté a některé i špatně spí; větší děti a
dospívající se s parestéziemi vyrovnávají o poznání snáze. V případě potřeby je
možné parestézie, resp. nepříjemné prožitky s nimi spojené, tlumit dočasně
podávanými léky. Parestézie postupně vyhasínají a u všech operovaných mizí
nejpozději v 2. pooperačním týdnu. Dítěti po operaci nenasazujeme žádný korzet ani
nijak jinak neomezujeme jeho svobodu pohybu, spíše
naopak, snažíme se o jeho maximální možnou mobilizaci a event. i časnou
vertikalizaci (posazení či postavení), pokud je jí schopno. U operací v krční
úrovni nasazujeme nemocným jen měkký límec.V prvních dnech po operaci necháváme operovaného
v libovolné poloze vleže na lůžku, běžně již od 3.-4. pooperačního dne (někdy i dříve) je možné
dítě posadit, případně postavit, a začít s rehabilitací
v rozsahu minimálně stejném jako před operací. Z tohoto důvodu je vhodné
vzít s sebou do nemocnice pomůcky, které dítě běžně užívalo v předoperačním
období, jako je kočárek, invalidní vozík, chodítko, francouzské hole, ortézy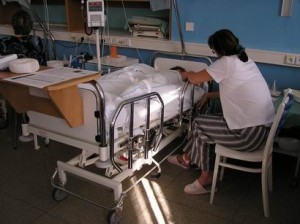 či speciální obuv a také lehké a pohodlné oblečení vhodné pro pobyt dítěte
mimo lůžko a na "procházky" po areálu nemocnice (kupř. teplákovou
soupravu). Na JIP i na oddělení standardní péče mají děti volně k
dispozici televizi, přesto je vzhledem k délce pobytu vhodné vzít dítěti
do nemocnice i nejoblíbenější hračky nebo i vlastní přenosný počítač,
pokud jej dítě před operací používalo. Pro snazší kontakt s blízkými
doma doporučujeme vzít s sebou do nemocnice také mobilní telefon, jehož požívání
během hospitalizace nijak neomezujeme. Operací naše
terapie zdaleka nekončí, ale vlastně teprve začíná. Dítě po operaci potřebuje
získat co nejvíce nových kvalitních senzomotorických zkušeností, které postupně
nahradí ty předoperační, získané ve spastickém terénu, jejichž hodnota se po
odstranění nebo omezení spasticity operací zčásti nebo i zcela ztrácí - dítě se
musí naučit se svým operací "uvolněným" tělem zacházet. Některé děti tak dočasně
ztrácí i určité předoperačně nabyté pohybové dovednosti (zejména náhradní patologické
pohybové vzory), aby je po několika týdnech až měsících znovu nabyly na
kvalitativně vyšší (tj. fyziologickým vzorům bližší) úrovni. Proto je pro
maximální zúročení efektu operace nezbytné intenzivní pooperační cvičení, což
musí mít nemocní, resp. jejich rodiče a/nebo pečovatelé na paměti již při
rozhodnutí nechat dítě operovat. Jedině vysoce odborně vedená speciální rehabilitace
umožní dosáhnout maximálního funkčního efektu SDR a tím zlepšení reálné kvality
života nemocného. Při rehabilitaci nemocných po SDR využíváme náš originální
fyzioterapeutický koncept Posturálně Motorického Programování (PMP). Operovaným dětem a jejich rodičům poskytujeme v NeuroCentru
fyzioterapeutické konzultace (včetně žádaných týdenních intenzivních
fyzioterapeutických kurzů), ale i logopedické vedení, psychologickou péči a
ortopedické sledování.
či speciální obuv a také lehké a pohodlné oblečení vhodné pro pobyt dítěte
mimo lůžko a na "procházky" po areálu nemocnice (kupř. teplákovou
soupravu). Na JIP i na oddělení standardní péče mají děti volně k
dispozici televizi, přesto je vzhledem k délce pobytu vhodné vzít dítěti
do nemocnice i nejoblíbenější hračky nebo i vlastní přenosný počítač,
pokud jej dítě před operací používalo. Pro snazší kontakt s blízkými
doma doporučujeme vzít s sebou do nemocnice také mobilní telefon, jehož požívání
během hospitalizace nijak neomezujeme. Operací naše
terapie zdaleka nekončí, ale vlastně teprve začíná. Dítě po operaci potřebuje
získat co nejvíce nových kvalitních senzomotorických zkušeností, které postupně
nahradí ty předoperační, získané ve spastickém terénu, jejichž hodnota se po
odstranění nebo omezení spasticity operací zčásti nebo i zcela ztrácí - dítě se
musí naučit se svým operací "uvolněným" tělem zacházet. Některé děti tak dočasně
ztrácí i určité předoperačně nabyté pohybové dovednosti (zejména náhradní patologické
pohybové vzory), aby je po několika týdnech až měsících znovu nabyly na
kvalitativně vyšší (tj. fyziologickým vzorům bližší) úrovni. Proto je pro
maximální zúročení efektu operace nezbytné intenzivní pooperační cvičení, což
musí mít nemocní, resp. jejich rodiče a/nebo pečovatelé na paměti již při
rozhodnutí nechat dítě operovat. Jedině vysoce odborně vedená speciální rehabilitace
umožní dosáhnout maximálního funkčního efektu SDR a tím zlepšení reálné kvality
života nemocného. Při rehabilitaci nemocných po SDR využíváme náš originální
fyzioterapeutický koncept Posturálně Motorického Programování (PMP). Operovaným dětem a jejich rodičům poskytujeme v NeuroCentru
fyzioterapeutické konzultace (včetně žádaných týdenních intenzivních
fyzioterapeutických kurzů), ale i logopedické vedení, psychologickou péči a
ortopedické sledování.